マイクロラーニング
隙間時間に少しずつビデオや記事で学べるマイクロラーニング。クイズに答えてポイントとコインを獲得すれば理解も深まります。

肩関節包後部の硬さを評価する
肩関節包後部の硬さを評価するための、前後の遊びをチェックする評価方法の実践において、正しく読み取れている自信はありますか?評価の実行時に間違った方向性で行ってしまって偽りの結果を得ることにならないように、正しい評価方法を再確認することは大切です。

患者中心のケアのための簡単なガイド パート1/2
‘痛みの科学’と‘生物心理社会的’に続く最近のバズワード(流行語)は、‘患者中心のケア(ペイシェントセンターケア)’、略してPCCと呼ばれているものでしょう。 バズワードの場合、定義がかなり不十分で、厳密な説明があるわけではありませんが、私はPCCこそが、生物心理社会的(BPS)モデルを実践すべき方法であり、またBPSモデルが本来目指すべきもので、私達が現在持っている痛みに焦点を当てたバージョンではないと考えています。 この記事では、PCCをアクティブケアの中でどのように適用するかに焦点を当てていますが、多少脱線しても驚かないでください。 患者なのか人なのか? この分野のほとんどの文献は“患者中心のケア”について述べていますが、私は“人”を中心としたケアの方が好きです。それは、患者….を一人の人間に変え、双方向の関係の中でより“リアル”な存在にするからです。 “患者”という言葉は長い間、議論の対象となってきましたが、これに関しての興味深い文章から引用を二つピックアップしました。 "患者に代わる新しい言葉が必要か?" “Patient ”はラテン語の “patiens ”に由来し、苦しむや耐えるなどを意味する“patior”からです。この言語では、患者はまさに 受動的な存在で -必要な苦痛には何でも耐え、専門家の介入には辛抱強く耐えるということです。” “医療サービスの利用者と提供者の不平等な関係” これらの興味深い視点は、‘患者’が、個人として考慮されず、何をすべきかを指示される受動的な受け手であるという潜在的な視点を浮き彫りにしています。結局のところ、組織や病理はどのように扱われるかに関心がないのであれば、それを気にする必要はないということですよね? PCCとは実際何か? PCCを定義することは、誰にとっても難しいのかもしれませんね? ある人にとっての人間中心は、別の人にとってはそうではないかもしれませんが、議論の余地がある大まかなテーマや考え方はあるようです。 患者(人)を中心としたケアは、これまで次のように定義されてきました: “生物医学的な問題だけでなく、患者がドクターにもたらすあらゆる範囲の困難に関与しようとする姿勢” - Stewart 1995 “臨床医は患者の世界に入り、患者の目を通して病気を見ようとする”-McWhinney 1989年 “(一人ではなく)二人で行う医療” - Balint e al 1993 (引用:Meadら2000) 私にとってPCCの良いスタートは、セラピストやテクニック、メソッド、エクササイズなどを主役として見ないということ。私たちの助けを本当に必要としている人が主役です。それは、派手さや華やかさや台座を意味するのではなく、目の前にいるこの人が何を必要としているのか、彼らと同じ立場になるとどんな感じか?を考えてみるということです。 もうひとつの非常にシンプルな見方は、あなたならどのように扱われたいか?ということです。 Meadらは、"患者中心主義: 概念的なフレームワークと実証的文献のレビュー"の中で、"患者中心 "の5つの重要な側面を定義しました。 生物心理社会的視点(患者の人生) 一人の人間としての患者 力と責任の共有 治療の協力関係 一人の人間としてのドクター(人間らしさなどの個人的資質) Wijmaらは“理学療法における患者中心主義:どんなことが必要となるか?”を探求し、PCCを次のように定義しました。 “理学療法における患者中心主義とは、個人に合ったオーダーメイドの治療の提供、継続的なコミュニケーション(言語および非言語)、治療のあらゆる側面における教育、患者が設定した目標への取り組み、患者がサポートされ力を与えられる治療、そして患者中心の社会的スキル、自信、知識を持つ理学療法士という特徴を伴うものである。” PCCではないことは PCCに対する批判の中には、消費者主導の医療や‘彼らがしてほしいことを何でもする’というような考えを中心としたものがあるようです。PCCの本質である‘共有された意思決定’という考えは、消費者の医療という考えをある程度受け入れやすくするかもしれません。 このような議論は、治療の種類や、より受動的な手法の適用に支配されがちですが、私たちはこのようなPCCの還元主義的な見方に対して十分注意する必要があります。 誰かの好みに基づいて決定するのではなく、PCCの重要な部分は、人々が決定に参加することであり、その決定には、入手可能な治療に関する最良の情報と、最良の方針のためにも率直で正直な対話が反映されなければなりません。ただ単に“どのような治療を希望するか”ではなく。 MakoulとClaymanは、“医療場面における意思決定共有の統合的モデル”の中で、意思決定を共有するためのいくつかのステップについて述べています。 問題の定義または説明 選択肢の提示 長所と短所(利益/リスク/コスト)を議論する 患者の価値観や好みを評価する 患者の能力や自己効力について議論する 医師の知識や推奨の提供 理解度の確認、明確化 決断を下す、または明確に決定を延期する フォローアップを手配する 人々が本当に望んでいるものは何か? このことは、“人は何を望んでいるのか”ということにうまくつながるものの、好きな治療法の種類を中心に展開することではなさそうです。 PCCは、エンドユーザーである人が広い医療の世界にどう適合するかではなく、彼らのために医療に何ができるかを考えることでしょう。そのためには、彼らに尋ねる以上により良い方法があるでしょうか? 質的調査が増えることは、素晴らしく、人々が何を考え、感じ、最終的に何を必要としているかを理解するのにとても役立ちます。 これは、腰痛における二人の視点に関するとても興味深い論文です:「聞いて、教えて」:非特異的慢性腰痛の患者を対象としたケアにおけるパートナーシップに関する質的研究 この論文の著者は、いくつかの重要な領域を指摘しています。 施術者とのパートナーシップ “参加者全員が、ケア提供者とケア希望者の間で、共通の治療目標を設定するために、互いに情報を引き出し、問題を解決し、交渉し、再交渉する必要があると述べています。” ‘私に質問して’ "意見や目標を明確に尋ねられた場合、医療提供者との関わりが改善された、とすべての参加者が報告した。" ‘私を理解して’ "生活環境や好みを考慮することは、治療上のパートナーシップを築き、運動の成果を最適化する上で、すべての参加者にとって重要であった" ‘私の言うことを聞いて’ "私が理解できるように説明して" –適格で共感できる聞き手を大切にする "自分の体のことは分かっている" - 参加者は‘自分の体を知る’ことが力になると考えています。 しかし、次の文章は特に私の心に響きました: "患者がパートナーシップの中で真の声を求めていることと、患者が医療従事者に明確な診断と最善のマネジメント指導を求めていることの間に緊張が存在していた" それは重要なのか? 人を中心としたケアについてよく聞かれる質問に、PCCは実際に‘アウトカム’を改善するのかというものがあります。PCCがアウトカムに与える影響は実際に重要なのか、そしてどのようなアウトカムについて議論しているのか、というのが私の反応です。 状況的要因が結果に影響を与えることは分かっていますが、PCCが特に最も一般的なアウトカム指標を改善するかどうかは分かりません。しかし、痛みや機能などが変わるかどうかに関わらず、人を大切に扱うことは正しい方法だと私は考えています。現在、多くのデータがあるわけではありませんが、私の見方では、多くの人にとって一般的なアウトカム指標ではなくても、医療における個人的な経験(それ自体がアウトカム指標かもしれませんが)に違いをもたらすと思います。

患者中心のケアのための簡単なガイド パート2/2
PCCの実践 人を中心としたアプローチを、活動/運動/エクササイズの単なる種類やセット数、レップ数だけと考えるべきではないかもしれません。それよりも、運動を取り巻くすべてのことであり、これを中心に紹介します(運動バイアスはあってもかまいません)。 終わりを意識して始める 回復がどのように見え、感じられるかを定義することがない限り、自分がそこに到達しているのか実感することはおそらく難しいでしょう。セラピストの役割は、その人がどこに到達したいのか、現在どこにいるのかを確認し、そのギャップを埋める手助けをすることだと思います。 まずは目的を念頭に置くことが最適なスタート地点としたら、これには何よりもまず、人の話を聞くことが必要です。傾聴と理解こそがPCCの真髄であると私は考えていますが、多くの人はヘルスケアの現場でこのようなことが常に行われているとは感じていません。 次の短い抜粋は、優れた論文からのものです:“‘非対面’から自律的な主体性まで。腰痛患者の医療制度における出会いに関する概念” Holopainen 2018年 “患者は、自分の話を聞いてもらえないと感じていた。彼らは、その対面が専門家主導であると感じ、医療提供者は彼らの希望や意見に耳を傾けることなく、彼らの言うことを遮り、否定していた” また、長い間、痛みを抱えてきた人にとって、目標や回復の過程を明確にすることはとても困難ということを認識する必要があります。痛みや苦しみの外に目を向けて、‘人生’とは何か、どのようなものか再び実感することは、難しいことです。 “患者は、痛みが自分の生活に及ぼす影響を認識し、以前は楽しんでいたことをあきらめ生活の輪が狭くなったと報告しました” - Holopainen 2018 ただ動くために動いているのではなく(これはこれで意味のあることですが)、これまで話し合ってきた価値ある活動や目標に向かってさらに前進するために動いているのだということを、私は強調するようにしています。そして、これがその人の内発的な動機につながることを期待しています。 目標がある内発的な動機には、大きな問題点があります。普通、彼らの成功は痛みや機能といったより全体的な評価に反映されることによって測ることができます(理学療法に関する研究では確かにそうです)。 私たちは、目標という素晴らしく個人的で具体的なものを持っているのですから、その目標そのもの!を達成することで、私たちは実際に成功を測るべきなのです。もしそれが痛みの変化を伴うのであれば、人を中心としたアプローチでは、もちろん目標に痛みを含めるべきでしょう。しかし、痛みの変化(評価項目 アウトカム指標)がなかったとしても、その人の生活の質に大きな影響を与える大切な目標を達成することができるかもしれませんし、全体的な評価手法では必ずしも捉えられないかもしれません。 私は、行動の背後にある“なぜ”は、その人によって決められなければならないと信じています。セラピーで行われることの多くは、最善の方法で痛みをなくしたり、機能を向上させたりすることで、セラピストのバイアスによって駆動されています。 もしかしたら、よく採用されている“方法”は、患者さんよりもセラピストのアイデンティティや価値観に合っているのかもしれませんよね? 共同意思決定と責任 先に述べたように、PCCと共同意思決定は、ただ誰かが望むことをするということではありません。意思決定を適切に行うためには、入手可能な最大限の情報と、最善の行動方針に対する専門家としての意見を提示する必要があります。 自律性は、エクササイズの成果に影響を与えることが示されています“自律性:プログラムを成功させるために欠けている要素?”もしかしたら、自律性と選択があれば、リハビリにおけるエクササイズとのより良い‘結びつき’につながるかもしれません。 エクササイズや運動、負荷のかけ方にはたくさんの方法があるので、いくつかの選択肢を提示して、次に進むためのベストな方法を選択できるようにすることはそれほど難しくないはずです。同様に、最良のデータと経験に基づいて、その人に‘ぴったり’と思われる最良の行動指針について意見を述べることがセラピストの責任でしょう。 このプロセスにおいて、お互いの責任を明確にすることは、重要なステップです。私はいつも、私はガイドや手助けをするためにここにいますが、あなたが実際にやってみて、それがうまくいくと信じなければうまくいきません、と言っています。時にはお互いにその過程や結果を報告する責任を果たすことも必要だと思います。 プランニング 私にとって、これこそが真の生物心理社会主義です。 私たちは皆、仕事や家族、社会的なプレッシャーのある世界に“組み込まれて”生活しています。BPSの視点を導入するための最良の方法の一つは、運動やエクササイズの計画は、時間や労力、他の何かを犠牲にするという意味で、“コストなし”ではできないということを認識することです。 人は、何かをすることが必要なのみでなく、それを実行できるための計画を必要としています。目的地が素晴らしくても、そこに到達するための道筋も必要としているのです。 みなさんはこれまでに、時間や場所、仕組みがはっきりしていないために、なかなか実行に移せないことがどれだけあったでしょうか? 運動をするのに最も適した時間帯はいつですか?仕事の前か後か。どのくらいの時間がいいのか?どんな感じでやればいいのか?円滑に行うための必要な情報を彼らは持っているのでしょうか? “‘非対面’から自律的な主体性”のもう一節では、次の点が強調されています: "書面による説明がないため、何をすればいいのかわからず、処方されたエクササイズができなかった" また、それぞれの社会的環境をうまく利用できるようにサポートすることも有益な方法です。私たちは、多くの“社会的”なものを変更することはできませんが、それらをもっと理解してもらい、導く手伝いはできます。たとえば、より活動的になるために地域社会のサポートを受けるにはどこに連絡したらいいか? 無料または低コストで利用できるリソースはあるか? また、支援団体や家族、友人など、助けてくれる人はいるか? 治療者としてではなく、ガイドとしての役割を果たすことで、多くの人が助かるかもしれません。 サポート&モチベーション 誰かのエクササイズフォームを批判したり、ある種の動きの機能障害を強調したりすることは、PCCとは正反対です。それによって誰かがどう感じるか、その人の行動にどう影響するか全く配慮に欠けています。しかし、もしあなたが単に病理に対して取り組んでいるということであれば、そんなことは気にする必要はないのでしょうか? 他人の立場になるということは、全く逆の見え方になるのだと言えるでしょう。 誰かを批判するのではなく、どうすればその人を引き立てられるかを考えてみてはどうでしょう。長所や利点を強調することを考えましょう。医療の現場では、モチベーションと楽観主義の持つ力を過小評価しているように私は思います。これは、フィットネスの世界ではコーチやトレーナーの役割の基本的な部分ですが、エクササイズを医療に取り入れるようになった際に失われつつあります。 患者さんは、自分自身でこのように言っています! “患者は、パーソナルトレーナーのように自分を後押ししてくれる人が必要である、と報告した” - Holopainen 2018年 おわりに 人を中心としたケアは、その人によって定義される PCCは単にその人が望むものを与えることではない 人は単なる患者(受動的な受け手)ではなく人である “他の人の立場に立つ”ことを考える 共同意思決定(エビデンスに基づいた)についてもっと考える 終わりを念頭に置いてスタートし、価値ある活動に結びつける 彼らの“自分の世界”へ導く役割を果たす 人をノックダウンするのではなく、人を育てる

立ち上がろうー何度も!
あなたは多分、運動でよくない食生活をなかったことにすることはできないと聞いたことがあるでしょう。でも、それよりももっと正確かもしれないのは、運動で不健康なライフスタイルをなかったことにすることはできない、ということです。これってパラドックスのように聞こえますよね。 「運動をすれば、不健康なライフスタイルを送ってもいいですか?」 まあ、そうですね。 不健康なライフスタイルとはなんでしょう?それは、活動レベルや食生活、思考パターンや衛生状態などを含むビュッフェのようなものだと思います。 ですが今日は、そしてあなたの残りの人生において、座りがちなライフスタイルを不健康なライフスタイルとして見てみましょう。 私は最近、ジョアン・ヴァーニコス博士と話をすることができました。彼女は、NASA生命科学部門の元ディレクターです。彼女は宇宙空間にいることの老化への影響について多くの研究を行ってきました。無重力状態では、人体は通常の10倍の速さで老化します。NASAにいた間に、ヴァーニコス博士は、ベッドまたは椅子であまり動かないでいることが、宇宙空間にいるのと同じ影響を身体に与えるということも発見しました。言い換えれば、彼女の研究は、身体を老化させるのは動かないことだということを発見したのです:つまり椅子の上での生活です。 彼女はまた、もしその人が座りがちなライフスタイルで生活し続ければ、運動は老化の過程を止めるのにほとんど効果がないことも発見しました。たとえば、一時間運動しても、椅子の上で過ごす8時間の結果を克服または逆行させることはできないのです。 その理由は、身体は動くようにー沢山動くようにデザインされているからです。 ヴァーニコス博士は、ずっと座り続けたり何時間もベッドに横になることは、神経系にとって沈黙のようなものであり、まさに無重力空間にいるようなものだと言います。その沈黙では、前庭系の刺激はなく、身体は、使われることも要求されることも、要望を受けることもありません。そうすると、身体はより速い速度で老化するのです。血管はその弾力性を失い、中性脂肪は上昇し、炎症は進行し、反射は低下し、協調性は衰え、バランスを失い、関節が劣化する、などというように。 しかし、ただ一日を通して頻繁に動くだけで、これらすべてを元に戻したり予防することができるのです。ヴァーニコス博士は研究を行い、ただ30分に一度椅子から立ち上がるだけで、老化の長期的な影響を防ぎ抑えることができることを発見しました。覚えておいてください、運動にはこのような効果はなかったのです。 驚くことに、彼女は、ウォーキングよりも、ただ頻繁に立ち上がることの方が老化の過程を抑制させたことも発見しました。だからと言って、ウォーキングが有益ではなかったということではありません。ただ頻繁に立つ(椅子から立ち上がって前庭系を刺激する)というような“より簡単な”ことでも、散歩をするのと同じくらいの老化防止及び抑制効果があった、ということなのです。 頻繁に動くということが重要なのです。立つことが重要なのではありません。長時間立ち続けることもまた、ある種の沈黙を生み、それは静的で、やはり劣化効果があります。前庭系を活性化させ、姿勢を変えて、たびたび前庭系に”ノイズ”を発生させて、神経系にそれが必要とされているのだと知らせることが重要なのです。 もし身体に何かを求めれば、身体はあなたが望むものを与えてくれるでしょう。頻繁に動くことは、身体に常に動ける能力を持つよう要求することです。もし身体に何も要求しなければ、身体もあなたには何も与えないでしょう。 あなたの身体は一生健康にいられるようにデザインされており、あなたは自分の持つすべての時間を楽しめるように作られています。あなたがいつも自分の身体を楽しめることを確実にするもっとも簡単な方法の一つは、頻繁に動くことです。すなわち、長時間座っているならば、30分またはたとえ60分に一度でも、2,3分立ち上がる休憩時間を持ちましょう。頻繁に動くことで、あなたの身体に身体を維持したいのだと知らせてください。ただ立ち上がってそのままでいる必要はありません、創造性を発揮して楽しくすることもできます。立ち上がってダンスをする、散歩に行く、ストレッチをして笑顔になる(気分爽快!)、10歩ハイハイをする、オフィスにあるバスケットボールのおもちゃで2分間シューティングをする、などなど。 大事なのは、座りがちなライフスタイルは不健康なライフスタイルだということです。それはあなたを老化させ、あなたが元気に生活を送る能力を奪ってしまいます。しかし、ただ一日を通して頻繁に動くことで、あなたは健康で、元気に楽しく生活を送ることを選ぶことができます。それは、30分から60分間に一度立ち上がり、腕を伸ばしストレッチをして、一分間ほど笑顔になる、というような簡単なことでもいいのです。 ええ、不思議なくらい効果があるのです。 それを試してみる冒険心はありますか?

安定性=パフォーマンス
私が覚えている限り、コアトレーニングは常にワークアウトの重要な一部でしたが、経験を積むにつれて、『コアトレーニング』は、それぞれ重要な構成要素へと分類されてきました。これらの要素を理解することは、誰かにエクササイズプログラムを提供する際に非常に重要です。 よくトレーニングされたコアは、最適なパフォーマンスと傷害予防に不可欠です。 この記事は、コアとは何か、それがどのように機能するのか、安定性と強さの違い、そしてそれがパフォーマンスのためのトレーニングまたは傷害予防にどのように関連しているのかを理解するのに役立つでしょう。 「コアの安定性」は、統合された運動活動において、末端部分への力と動きを最適に生成、伝達、及び制御するために、骨盤上の体幹の位置や動きを制御する能力と定義されます。(Kibler) コア・ユニットとは何か? はじめに、「コア」とは何か、そしてその主な機能を明確に理解しましょう。 三次元空間であるコアは、腰部・骨盤・股関節複合体とも呼ばれ、腰椎、腹壁の筋肉、背部伸筋群、そして腰方形筋で構成されています。また、コアを通過して、骨盤、脚、肩、そして腕につながる広背筋や腰筋のような多関節筋も含まれています。骨盤との力学的な協働を考えると、殿筋も含まれていると考えてよいでしょう。 体幹及び骨盤のコアの筋肉は、脊柱と骨盤の安定性を維持する役割を担っており、大きな身体の部位から小さな部位へのエネルギー/力の生成及び伝達を助けます。 フィットネス・コミュニティ内では、コアをトレーニングするためのエビデンスに基づくアプローチや理解が欠けています。たとえば、腹直筋をトレーニングするには、脊柱の屈曲(クランチ)を繰り返すのが良い方法だと信じている人もいます。興味深いことに、この筋肉がこのように使われることはほとんどなく、それらは動きに抵抗したり止めたりする中でブレーシングする、具体的には腰椎の過伸展を防ぐためにより頻繁に使われます。それらは屈筋というよりも安定筋なのです。さらに、椎間板への反復する屈曲や圧迫は、有力な受傷メカニズムです。(Callaghan JP and McGill SM) 誤った行為の他の例は、アスリートが、おへそを脊柱に向かって引っ込めてコアをブレーシングするように指示されることです。これは主な脊柱安定筋を使うための方法ではありませんし、コアの安定性を測定した多くの研究が、もっとも重要な安定筋群の活性化はタスク固有のものであると示しています。 コアの安定性対コアの強さ 私がコアトレーニングではじめに目からうろこだったことの一つは、コアの安定性とコアの強さの違いを発見したことでした。 その違いとは、コアの安定性が協調された筋活動の結果として脊柱を安定させる能力を指すのに対し、コアの強さは、筋肉の収縮する力と腹腔内圧によって力を生成する能力を指すということです。(Faries & Greenwood) コアの安定性は、受動的、能動的、そして神経制御の3つの相互依存的なサブシステムに分類されます。 (Panjabi) どのサブシステムも、他のサブシステムと別々に作用したり働くことはありません。受動的システムには、椎骨、椎間板、靱帯、関節包、そして筋肉の受動的特性が含まれます。これらの組織の主な役割は、張力が増加し、運動に対する抵抗が生じるとき、可動域の最終域を安定させること、そして機械受容器を介して位置や負荷の情報を神経制御システムに伝達することです。 能動的サブシステムはコアの筋肉で構成され、脊柱に動的な安定性を与え、神経制御システムに運動の情報を提供します。神経制御サブシステムは、最終的にコアの安定性を生み出し維持する、入力および出力信号の拠点です。 これら3つのサブシステムが一緒になって、瞬時に変化を起こし、剛性(つまりコアの安定性)のために適切な筋動員の組み合わせや強度を実行するのです。 コアの強さとは、エネルギー漏れを起こさずに、腹腔内圧に対抗して、このように協調された筋動員パターンによって生成または伝達される力の大きさと言えるでしょう。 アスリートが、コアが協調/安定できる以上の力を発揮すると、エネルギー漏れが生じ、四肢のオーバーユース障害が起こります。 たとえば:野球の投手が、コア・ユニットが下肢で生成された力を効果的に協調及び安定させ、肩へと伝達することができない結果、肩のローテーターカフ損傷(受動的サブシステム)が定期的に起こるかもしれません。肩の筋肉が、この失われたパワーを補わなくてはならないからです。 アスレティック・パフォーマンスのためのコアの強さ 経験を積むにつれ、私は誰かをリハビリテーションのためにトレーニングするのか、またはパフォーマンスのためにトレーニングするのかによって、コアトレーニングが少し異なることにも気が付きました。 先にも述べたように、コアが身体に対して弱いと、アスリートは、あらゆる動きにおいて必要な力を発生させるために、常習的にほかの筋群を酷使してしまうのです。そのため、パフォーマンス向上のためのトレーニングには、コアを介して伝達される力の量を増加させようとすることと、エネルギーを漏らさないようにすることが含まれます。 コアを強化するエクササイズは、完璧なテクニックを維持し、パフォーマンス成果を上げるために必要な力を発生させる能力を本当に試すものであると言えるでしょう。 リハビリテーションのためのコアの安定性 リハビリテーションのためのトレーニングとは、コアの協調性及び安定性を回復し、痛みを伴わずに日常生活のタスクを実行できるようにすることです。そのため、リハビリテーションにおける安定性とは、パフォーマンスのための筋力トレーニングのような結果の出る課題に取り組むのではなく、小さな運動単位の動員や同期された活性化パターンを増加させようとすることだと言えるでしょう。その結果、中枢神経系のコントロールが向上し、安定性(上記のすべてのサブシステム)が高まり、受傷リスクが減少するのです。 安定性のためのコアトレーニングと不安定面上のトレーニング あるトレーナーが、コア・ユニットのポステリア・チェーン要素を刺激するような動きを取り入れたいとしましょう。彼らは、その人にとっての適切な負荷はどれくらいかと悩んでいるかもしれません:エンプティ・バー(プレートなしでバーベルバーのみを使った)でのヒップ・ヒンジパターン?バードドッグ・エクササイズ? その選択は、アスリート/クライアントの許容範囲や能力によって決まります。コーチは、処方されたエクササイズの量がクライアントに見合っているかを確認しなくてはなりません。各々のアスリートにはそれぞれ負荷の許容範囲があり、それを越えてしまうと、痛みを生じ、最終的に組織の損傷を引き起こします。たとえば、あるアスリートは先に述べたバードドッグの動作には十分耐えられるかもしれませんが、腰椎に2倍の圧縮力がかかるバランスボール上でのバック・エクステンションには耐えられないかもしれません。しかしそのまた一方で、ジムでトレーナーとトレーニングしているほかの誰かは、片脚でのエンプティ・バー・ヒップヒンジをいとも簡単にこなすことができるのです。よりトレーニングを積んだ人ほど、その許容範囲は高くなります。人の能力とは、痛みや損傷を起こさずにその人が行うことのできる累積運動です。(McGill, Stuart PhD) コアの安定性エクササイズは、バランスボールまたはウォブルボードの上でバランスを保つ能力とはほとんど関係がありません。これはただ身体のバランスを維持する能力を試しているだけであり、不安定な脊柱とはほとんど関係がないのです。安定性のためのトレーニングは、「ブレーシング」するコアの筋動員、つまり剛性効果によって達成されます。 単一のコアの筋肉(たとえば腹斜筋)に焦点を当てることは、一般的には安定性を高めるのではなく、測定したときに安定性が低くなるような動作パターンを作り出したり強要します。腹横筋や多裂筋のような筋肉を単独でトレーニングすることは不可能であり、人々はこれらの筋肉を単独で活性化することはできません。そうではなく、安定性は腹部のブレーシングによって高めることができるのです。 一方で、バランスボールのような道具、またはその他の不安定面上でのトレーニング機器を使うと、非常に役に立つ場合があります。バランスボールは不安定な表面を与え、ブレーシング・エクササイズと組み合わせると、筋動員はかなり難しくなります。バランスボールを使うことは、固有受容器の能力、身体の安定性やバランスをとる能力を高めることはできますが、筋力を高めることはできません。したがって、それはコアの安定性のためのサブシステムやリハビリテーションに適しているのです。(Behm et al.) コアの安定性が高まると、その上にコアの強さが構築できるでしょう:コアを介して伝達される力の量を増やし、エネルギーを漏らさないようにすることによって。

人工股関節置換手術
自身が2回の人工股関節置換手術を経験しているダン・ジョンが、「人工股関節置換手術の前後のトレーニングに関するアドバイスはありませんか?」という質問に、自分自身の経験に基づいて効果的であると考えている方法をシェアします。
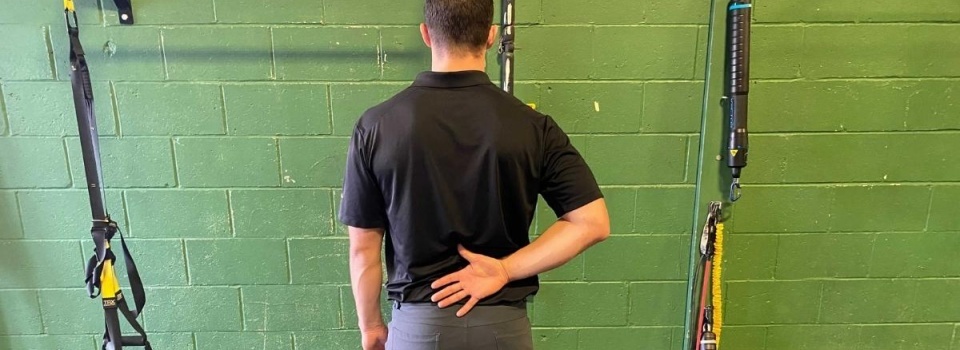
背中に手を回す動きは実際に肩関節内旋を測定するのか?
私が、内旋可動域を出すために肩を背中に回してストレッチするのをあまり好きではないというのは、周知の事実です。過去にこのことについて書いたこともありますし、私の最も嫌いなエクササイズ5選にも入れました。この意見に対して、肯定的にも否定的にも、多くのフィードバックをいただきました。 多くの人が、これがアグレッシブなストレッチであり、ローテーターカフを極めて不利なポジションにさせるものだと私に同意する一方で、それは彼らの患者にとってやはり機能的なポジションであると主張する人も多くいました。 これが重要な機能的ポジションであることには完全に同意しますが、だからと言って、背中に手を回す動きが肩関節内旋を正確に反映しているとか、あるいはこのポジションでのストレッチが何の欠点もなく効果的であるというわけではありません。 どうやら、過去にこのことについて疑問を持ったのは私だけではないようです。私は、背中に手を回すことが肩関節内旋を正確に測定するのかを評価する、いくつかの調査研究に出会いました。 調査は何と言っている? Wakabayashiら(JSES 2006)は、電磁気式トラッキング法を用いて、背中に手を回しているときの肩関節内旋、伸展、内転、及び肘関節屈曲の大きさを評価しました。 著者らは、肩関節内旋の大部分は、患者の手が仙骨に触れる前に起こっていると報告しています。また、仙骨に触れるには、肩関節伸展及び内転が著しく増加します。手が仙骨を通過した後の動作の大部分は、肘関節の屈曲によるものです。手が第12胸椎を通過した後は、内旋の顕著な増加はありません。 つまり、仙骨に到達することがこの動作の鍵であり、肩関節内旋、内転、及び伸展は、どれも仙骨に到達する能力を制限する可能性があるようです。 Mallonら(JSES 1996)は、健常者を対象に、背中に手を回す際に貢献する動作をレントゲン撮影を用いて評価しました。著者らは、動作の35%は、実際には肩関節ではなく肩甲胸郭関節で起こっていると結論付けました。彼らはまた、肘関節屈曲がこの動作の重要な要素であることを認め、背中に手を回す姿勢での肩関節内旋測定は無効であると考えました。 Ginnら(JSES 2006)による別な研究では、肩に痛みを抱える137名の被験者グループにおいて、肩関節内旋の減少を評価する際の、背中に手を回す動作の妥当性を評価しました。著者らは、背中に手を回す動作と、標準の角度測定法による肩関節外転45度または90度での肩関節内旋を測定しました。その結果、両動作の間には低から中程度の相関しか見られなかったのですが、より重要だったのは、背中に手を回す能力が能動的肩関節内旋の減少とは相関がなかったということでした。 臨床的意義 それでは、このすべては何を意味するのでしょうか?私の考えはこうです: 背中に手を回すことは、肩関節内旋の有効な測定方法ではない。その動作は、肩甲骨の傾き、肩関節内旋、内転、伸展、及び肘関節屈曲の組み合わせによって生み出されます。これらの要素のどの組み合わせも、この動作に影響を与えるでしょう。 この動作を使用して肩関節内旋運動を定量化する、肩のアウトカムスケールを使う際には注意する。残念ながら、Constant (Shoulder) Scoreのスケールや、American Shoulder Elbow Surgeons (ASES)スケールのように、この動作を使用しているものがあります。 肩関節内旋を計測したいなら、実際に肩関節内旋を測定する。ほこりをかぶった引き出しから、古い角度計(ゴニオメーター)を持ち出しましょう、実は結構便利ですよ! 背中に手を回す動作に基づいて治療介入をしない。たとえば、その人がただ背中に手を回す動作ができないからと言って、関節包後部のモビライゼーションを行ってはいけません。仮定せずに、評価しましょう! 背中に手を回す動作を改善する方法 これらすべてに基づいて、背中に手を回す動作に制限のある人がいたら、何をすべきでしょうか? これが機能的なポジションであることは、私も理解していますし、同意します。 これをストレッチとして用いることはやはり避けるべきだと思います。私は良い結果を得られたことがありませんし、そのストレッチは肩関節及びローテーターカフを不利なポジションに持って行っていると本当に信じています。 これらの研究からの情報を用いて、なぜその人が背中に手を回すことができないのかを探りましょう。肩甲骨、肩関節伸展、内転、及び肘関節屈曲を評価しましょう。それらの動きのうちどれに制限がかかっていますか?すべて肩関節の内旋であるとただ思い込んではいけません。 これが、背中に手を回す動作を改善させる私のアプローチです。肩甲骨、肩、そして肘、それぞれの動きを分解し、見つけた制限を治療していくのです。 多くの場合、制限されている個々の動作に焦点を当てることによって、背中に手を回すための機能的な能力は向上するでしょう。

リハビリテーションにおける教育 – それは一体何を意味するのか…?
教育、教育、教育。現代の筋骨格系の臨床に関連して、この言葉をどれくらいの頻度で耳にするでしょうか? ごめんなさい、間違えました。教育&運動、教育&運動、教育&運動 : ) いつだって答えはシンプルです! しかし、教育もエクササイズと同じように、非常に一般的な言葉で語られながら、実際に適用するためのフレームワークがほとんどないという問題を抱えているのです。どのガイドラインをみても、教育が治療の中心であるかのように示していますが、実際には何の方向性も示されていないことが多いのです。私には、セラピストが不確実性に直面し、より伝統的な視点に戻ってしまう理由が分かるような気がします。 では、教育とは何について? いつ? どのように? 誰に対して? よくよく考えてみるとこのような疑問が湧いてきます。教育はここ数年、痛みに関する教育に乗っ取られていますが、実際には筋骨格系の臨床の根幹を成しています......永遠に。教育については、私が授業でたくさん話していることですが、生徒は、“ベン、早く本当の治療の話をしてくれ、こっちは退屈しているんだ”と感じているのが私には伝わってきます。 教育が適切な治療と見なされますか? 私はまだ確信していません。 人は常に情報を求めてきた これは今に始まったことではありませんね! “私の今回の腰痛は、いつもより少し長く続いているので、診てもらった方がいいと思って”と来院される方がよくいらっしゃいますね。 例えば、腰痛は2~6週間続くことがあり、これは全く普通のことだと私達は知っています。しかし、これまで数日間しか問題がなかった人にとっては、おそらく少し心配になり、ストレスの多い状況で膨らんでくる心配を減らすために、何が起こっているのか知りたくなるのでしょう。 人々は痛みを取るために私達のところへ来るのは確かなのですが、それだけではなく、自分の問題やその意味を理解し、対処法を知りたいと思っているのです。 Louis Giffordは、多くの人の間でかなり普遍的な事柄を強調しました。それは何なのか? いつまで続くのか? それに対して何ができるのか? その他に私が定期的に受ける質問は、“XXXはまだできますか…”というものです。人々はまだ何かをしたいのですが、問題を悪化させたくないと考えています。しかし、しばしば、分別良く対処するための知識を得るよりも、怖くなって活動を減らしてしまいます。 教育かまたは知識の伝達か? 私たちは“教育”という言葉を使いますが、“教育”というと、学校でやんちゃな子供たちを前にした厳しい教師のイメージがあり、私たちが実際に行なっていることをあまり反映していないように思います。 教育とは、その人が問題を理解するのを助け、問題に関する不確実性や危険性を減らし、前進する道筋を提供することなのかもしれません。これは、従来の教訓的な教育モデルよりも、知識の伝達を組み込んだパートナーシップの視点と言えるでしょう。つまり、知識の伝達や意味付けという言葉の方が適切なのかもしれませんね? 私たちは何について‘教育’できるのでしょうか? (たくさんのこと、というのがシンプルな答えです・・・) それは何か? おそらく、人々が最も望んでいるのは、診断ではないでしょうか。診断名が分かれば、効果的な治療ができる、ということですね? そうかもしれません・・・しかし、多くの筋骨格系の問題では、構造的な観点からそれが不可能であることが分かっています。このような条件下で、私たちは、問題に対して前向きで一貫性のある説明が必要なのです。その中には、痛みに関する教育も含まれますが、痛みに関する情報が優先である必要はありません。 "非特異的な筋骨格系の痛みで、痛みの原因が明らかではなく、画像診断でも所見がなく、治療によって痛みが完全に緩和されるとは限らない症例では、特定の診断がなくても、具体的で明確、かつ一貫した情報が回復の助けになる“ Carroll et al 2016 回復にどのぐらいかかるのでしょうか? 腰や膝、肩の痛みなど、診断がはっきりしない場合、予後とそれに影響する要因を知ることが、とても役に立ちます。現実的な予測を設定することも重要です。期待値が高すぎると、それが達成されなかったときに失望することになりますし、低すぎると、それを取り組むモチベーションが低下し、成果が限定的になってしまいます。 それに関して何ができるのでしょうか? 健康やライフスタイル、エクササイズ、活動、自己管理など、私たちがお手伝いできることはたくさんあります。私が思うに、管理計画を効果的に作成するための手助けが断然不足しています。ここでもまた、これを治療と見なしてもらえるのかという疑問がありますね? 相手が知りたいことは何なのか? 実際に効果的な知識の伝達のためには、相手が何を知りたがっているのか、時間をかけて探ってみることが重要かもしれません。ただ情報を流すだけでは、重要な疑問が解決されないままになってしまうかもしれません。私たちが考えもしなかったこと、あるいは重要でないと思っていることで、他の人が抱いている疑問は非常に多くあります。もし、その人にとって重要なことであれば、私たちにとっても重要であるはずです! "あなたの問題で一番心配なことは何ですか?" "私に話しておきたい大きな悩みはありますか?" "この件で一番恐れていることは何ですか?" "私が今日お答えできる最も重要な質問は何でしょう?" 状況 私の友人であるJoletta Beltonが言うように、“生物学的、経歴的な意味”を持たせる必要があるのです。これが痛みの教育で大きく欠如していたことだったと私は思うのです。自動的にその人の話に溶け込めるわけではありません。パブで見知らぬ人が自分の人生について話しているときに、自分とは関係ない話をされているようなものです。自分のことばかり話す友人もそのひとつ例で、あなたはその場から逃げ出したくなるでしょう。 ですから、あなたの知識の伝達が、実際にその人とその人のストーリーに関連する形で行われるようにしてください。 失敗 私たちが役に立つと期待するものの中に成功しないものがあるのは、このためかもしれませんね? 例えば、何をすべきか、なぜそれをするのか、それがどのように役立つのかという知識がなければ、そのエクササイズは、その人とその人が抱える問題には関係がなくなってしまいますね? 私の失敗の多くは(プロとしての)、相手と治療哲学の点で一致しなかったことが原因だったと思います。私のビジョンと相手のビジョンが一致しないのは、私が、何を、なぜ、どのように、を‘教育’することができなかった、または失敗していたからかもしれません。 まとめ 教育 は治療です。 実際はどのような意味があるのか? たいていの人は常にセラピストからの情報を求めています。 教師のスタイルではなく、人中心で考えましょう。 何であるか?回復にどのぐらいの期間かかるのか?何ができるのか? 相手が知りたいことを見つけましょう。 状況に応じた情報を応用しましょう。

セラピストと膝関節内側の痛み
金曜日の朝、私はストレスフルな状況に置かれていました。片手に40ポンド(約18kg)のケトルベルを持ち、もう片方の手で50ポンド(約23㎏)のスーツケースを引きずりながら、空港内を走り回っていたのです。 この非効率的な荷重と支持されていないシステムが速度と合わさったとき、私がめったに経験しないあることが現れました:膝関節内側の痛みです。 ああ!たしかにーセラピストは完璧ではありません。 私は痛みを恐れはしませんー痛みで落胆することもありません。痛みはある種のギフトであり、知覚された脅威や不耐性がある可能性を警告する、システムの求心性表現なのです。 その島にはしっかりしたリハビリテーションの専門家がいなかったため、私は自力で何とかしなくてはなりませんでした。 私は、膝の痛みを抱える患者にいつも行う基本的なチェックリストを、一通り行いました。私はいつも、まずは局所的な部分から始め、それから全体的に、という順序でチェックします。 利用可能な運動面上において、膝及び股関節で大腿骨は何をしているか? とりわけ膝において、大腿骨が動きを持たない面で大腿骨が動こうとしているか? 足部―特に後足部―は、それら運動面に対し何をしているか? コアと反対側の肩は、それら利用可能な運動面と正常に同期して動いているか? 股関節では大腿骨は3つの運動面を持つため、私はまず股関節での大腿骨を評価しました。私は前額面上、すなわち横方向の動きに制限があることに気が付きました。 そこで同じ前額面上において膝で動きを出そうと、大腿骨が固定点を作り出したのだと悟りました。 唯一の問題は、膝は前額面では動かないということです。膝には前額面上の機能はありません。そのため、膝を前額面上で動かそうとすると、脛骨内側顆及び大腿骨内顆を走行する腱(それらの腱は滑液包によって骨から離されている)を傷める傾向があるのです。 これらの腱はすべて膝を屈曲させるため、膝関節屈曲の終末可動域は非常に痛むでしょう。また、ここには伏在神経膝蓋下枝があるため、この神経の炎症により、膝関節前方や膝蓋骨の下に広がる膝関節内側の痛みを生じる可能性があります。 さっそく私は仕事に取り掛かりました。 片脚の膝を立てたハーフ・ニーリングになり、膝関節を前額面上に固定した状態で、股関節の大腿骨内転に取り組みました。 私は足部をチェックし、よくコントロールされた後足部の回内によってこの動きが適切に支持されていることを確かめました。 それから、夫と一緒に長い散歩に出かけました。散歩中、膝を屈曲させすぎないようにしながら、股関節を3つの面上でうまく動かすことに集中しました。 翌日、私の不快感は95%なくなり、(膝関節屈曲を多く含む)ピストル・スクワットを再開させました。 評価と認知は、バイオメカニクス的な不一致によって生じる痛みを本当に改善することができます。 自分自身―またはほかのだれかーの膝の痛みを評価するセラピストのために、あといくつかヒントを挙げましょう: 股関節と足部がうまく動いているか、そして膝が動かないはずの面に入ろうとしていないかを確認しましょう。 股関節をしっかり意識してゆっくり歩くことにより、膝関節及び足部に対する股関節の動作パターンをより良くすることができます。 痛みを打ち消そうとしないでください。身体の現在の許容範囲を自分に教えるためのガイドとして、痛みを用いましょう。 膝関節の滑液包に直接圧力をかけないようにしましょう。滑液包にはすでに十分な圧力がかかっています。触ると痛いからと言って、それをわざわざ押す必要はないんですよ! 膝関節内側の痛みを、『内側半月板の痛み』と呼ぶのはやめましょう。内側半月板は線維軟骨性で、侵害受容器(痛みの受容器)はほとんどありません。あなたや患者の不快感が強いのは、滑液包炎または滑膜炎が原因である可能性がはるかに高いでしょう。 膝関節やその滑液包、そして伏在神経膝蓋下枝の解剖学的構造を見てみましょう。滑液包炎は、10段階中最も高い10程度の痛みを示すかもしれませんが、その診断は深刻なものではなく、良い動作によって比較的簡単に改善できるものであることを理解しましょう。 評価及び修正を裸足で行うことを検討しましょう。足部のダイナミズムが膝の動作にどのように影響するか、よく見てください。 すべての診療評価ツールを駆使して、原因となるものを特定しましょう。膝や膝の痛みの症状以外のものに目を向けることを恐れてはいけません。おかしくなんかありませんよ!

怪我を予測する:筋力のみで怪我のリスクを減少させるのに十分か?
筋力とは、外的な負荷を克服するために力を発揮する能力です。筋力が、日常活動の正常な機能にとって重要であり、死亡率の改善に関連していることが研究によって示されています(Ruiz et al, Philips, Fujita et al, Laukkanen, Heikkinen & Kauppinen)。要するに、より筋力が強ければ、より長生きする可能性があり、そして健康面の問題がより少ないということなのです。 筋力トレーニングは、多くの場合で筋骨格系の怪我のリハビリや予防を助けるために処方されます。怪我を減少させるためにレジスタンストレーニングを用いた特有の適応は、靭帯、腱、腱と骨及び靭帯と骨の接合部の強さ、関節軟骨、そして筋中の結合組織鞘の構造的な統合性の成長及び増加です(Fleck, S. J. & Falkel, J. E.)。 筋量の減少とそれに伴う筋力の減少は機能的な能力の喪失だけでなく、筋骨格系の怪我のリスクを増加させることにつながります。多くの急性的な筋挫傷は、突発的で大きな力のかかる筋活動のエキセントリック局面に起こると考えられています。 Journal of Sports Medicineのある研究では、より大きな力を発揮できる筋力の強いアスリートである、アメリカンフットボール選手における怪我の予測について考察しました。FMS(ファンクショナルムーブメントスクリーン)を用いて、低い能力でムーブメントテストを実行し、そして関節の非対称性を示した選手がより高い怪我のリスクを示したことを発見しました。 その論文からの引用;「この研究は、プロのフットボールプレーヤーにおけるプレシーズン中のプレー機会を遺失する怪我に対する特定できるリスク要因が、基礎的な動きのパターンとパターンの非対称性であることを示唆している。」 ファンクショナルムーブメントスクリーン(FMS)を使用した別の研究では、433名の消防士を調査し、彼らのエントリーレベルの動きの能力を評価し、柔軟性と体幹の安定筋またはコアの筋群の筋力を向上させることを目的としたフィットネスプログラムを処方しました。 結果は特筆すべきものでした:12ヶ月の期間にわたって、トレーニンググループは、怪我によって仕事ができない時間を62%減少させ、怪我の総数は42%減少しました。これらの発見は、体勢の悪い姿勢をとることのある仕事に従事する人に対する怪我を防ぐための、コアの筋力とファンクショナルムーブメントの向上プログラムが正当化されることを示唆しています。 このような筋力のより強いアメリカンフットボール選手や消防士が、FMSで非常に低いスコアを記録したのは、柔軟性が欠如していたからでしょうか? 異なる柔軟性を有した様々なアスリートや、それに関連した怪我の発生率については多くの文献があります。一つの例は、(大多数よりも)硬い大腿四頭筋やハムストリングスを持つプロのサッカー選手は、シーズンを通して筋挫傷や肉離れをする可能性がより高いということです。 しかし、「過可動」と分類される、または単に柔軟性がかなり高いアスリートは、足関節捻挫のような関節にかかわる怪我のリスクがあります(C. Decoster, N. Bernier, H. Lindsay, C. Vailas) 一般的な見解であるにも関わらず、いくつかの研究はストレッチすることでは怪我のリスクが減少しないことを発見しました。ストレングス&コンディショニングジャーナルからの複数の結果では、ストレッチは絶対に全てのアスリートのトレーニングプログラムの一部であるべきだと結論付けていますが、ストレッチすることが怪我を減少させることができるという証拠は存在しません。最もよく怪我の起こる筋肉、ハムストリングス、を調査した時、彼らはハムストリングスの筋挫傷の原因は筋の筋力不足であることを発見しました。 そうです、柔軟性の欠如はFMSに影響しますが、ストレッチすることではスコアは向上しないでしょう。 しかし、もしあなたが何らかの理由で隣の人よりも柔軟性が高くても、あなたが怪我をしにくいということではありません。Nicholas Institute of Sports Medicine and Athletic Trauma に所属するG.GleimとM.McHughによる「柔軟性とそれがスポーツの怪我とパフォーマンスに与える影響(Flexibility and Its Effects on SportsInjury and Performance)」というタイトルの論文では、柔軟性とスポーツ傷害の関係性についての断定的な見解は樹立できないことを発見しました。その代わりに、特有の柔軟性のパターンが特有のスポートと、さらにはスポーツのポジションが関連していました。柔軟性とスポーツのパフォーマンスとの関係性はスポーツに依存する可能性が高いのです。 適切な神経筋のコントロールの欠如が、怪我を予測するための最も顕著なリスク要因であるようです。 私たちは、正確な怪我の予測因子として、動きのパターンの質をテストすべきです。 神経筋のコントロールとは、正しい筋を適切な順番で、私たちが達成しようとしている目標に対して最適な正しい力の量で発揮するという神経系の能力です。 過去の研究では、レジスタンストレーニングの重大な効果は、筋力を増加させることよりも、様々な筋群を協調させることを学習することであることを示しました。これは、協調している筋は、筋それ自体が弱くても、関節の動作をスムースに減速させることができることを示唆しています。 関節のアンバランスさや非対称性があったり、もしくは良いFMSのスコアを出すために自身の身体を調整できない/姿勢を取れなかったりしたのは、上記の研究のアメリカンフットボール選手でした。柔軟性のトレーニングとコアの安定性のためのドリルの組み合わせが、消防士が自身の身体を安定させる方法を向上させ、そしてそれが彼らのFMSスコアも向上させたのです。必ずしも筋力や柔軟性の問題ではありません。 筋力は必要不可欠なものであり、これからも常にそうあり続けるでしょう。しかし、怪我のリスクを減少させるためのトレーニングは、筋/関節の協調性、モビリティ、固有受容器、バランス/安定性、そして複雑な動きのパターンを向上させるドリルを含まなくてはならないようです。

エビデンスに基づいた臨床 - 好きですか、嫌いですか? パート1/2
最近、エビデンスに基づいた臨床(EBP)に対する反発があるようですが、その問題の一つは、エビデンスに基づいた臨床とは何か、そうでないものは何かについて、実際かなり大きな誤解があるのからはないかと私は考えています。 この反発は、EBPがあまりにも限定的で、すべてに答えを見出せないという考えと、自分たちの実践において“エビデンス”をあまりにも重視しすぎてしまうこともできるという考えを中心に展開しているようです。おそらく十分な批判的評価がなされず、厳格で柔軟性に欠けた視点になっているのでしょう。私の意見では、過度な経験的見解は、EBPがすべての疑問に答えを提供してくれず必ずしも100%正しいわけではない、という理由でEBPを単に拒否するのと同じくらい問題があると認識する必要があります。 ですから、EBPをよりよく理解する必要があるのではないでしょうか? ‘エビデンスに基づく’ということで、何が‘効果的’で何が‘効果的でない’のかについて確信が持てるようになるわけではありません。個体間で一貫した結果をもたらす厳格なプロトコルということでもありません。誰かの意見や経験だけではなく、科学的なプロセスに基づいて、詳細な情報を得た上で意思決定をする方法なのです。 明らかになってきたこととして、このようなトピック(ここではEBP)がセラピストの業界で話し合われる際、二者択一的で部族主義的なアプローチになっているということがあります。あなたはエビデンに基づいたセラピストですか?あなたはマニュアル(手技)セラピストですか?あなたはエクササイズを主に行うセラピストですか?痛みの科学を追求するセラピストですか?このようにレッテルを貼ることが他者を一般化し、非難するために使われているようです。 EBP(エビデンスに基づいた臨床)とBPS(生物心理社会モデル) もしかしたら、ただもしかしたらですが、この議論はEBPについてではなく、EBPがどのように使われているかということなのかもしれませんね。EBPは、Sackettが提案したような“賢明な”方法で使用されなければ、かなり鈍いツールとなります。EBPは生物心理社会モデル(BPS)に似ていて、ステップバイステップ(段階を追って)で実行する方法というよりも、哲学や考え方のようなものなのです。 EBPとBPSの両方とも、従来の臨床的な方法/モデルよりもはるかに概念的で広範であり、それは素晴らしいことでもあれば、困ることかもしれず、臨床の応用性を明確に提供しないことがしばしば批判されています。私が思うに、EBPとBPSの両方のアプローチの最大の欠点は、臨床的な意思決定を正当化するためにある領域だけを意図的に選択してしまうことです。EBPの3つの領域、すなわち研究データ、臨床経験、患者の意向は、3つが揃って使われるべきで、3分され臨床上の決定を支持したり正当化したりするためではありません。Housmanは、統計学の利用について、彼の有名な格言で指摘しています。 “酔っぱらいが灯りを求めるためでなく、体を支えるために街灯にしがみつくように統計学を使う人がいる” EBPの基準を満たすために患者の意向を利用することは、EBPがこのように変容してしまった良い例です。患者の意向は、単にどのような介入を受けるべきということだけではありません。患者が関わる必要のありえる判断は、介入以外にもたくさんあります。“患者が鍼治療を希望したので(単に一例として)、鍼治療を行いました”ということは、EBPの要件を満たしているため、使用する正当な理由にはなりますが、そうではなく、治療過程におけるより広い視野を伴った患者の視点という言葉を使った方がもっと適切かもしれません。 どのような課題があるのでしょうか。 EBPを好意的に受け取る一個人として、EBPに関して存在する問題や課題、そしておそらく誤解に直面することが重要です: EBPは単に明確な答えを与えてくれるものではありません エビデンスはしばしば不明確で矛盾していることがあり、臨床の成功への明確で間違いのない道筋を示すものではありません。このことは、研究のエビデンスを利用するプロセスの一環として受け入れなければなりませんね。残念ながら、これはEBPを拒否する人たちの原因の一つにもなりえるかもしれません。 出版されたからと言って、それが“真実”になるわけではありません 論文の結論に書いてあるからということで、それが非難や批評を超えて、魔法のように確固とした真実となるという考え方は、おそらくEBPの使われ方の大きな欠点でしょう。これは、セラピストが様々なソーシャルメディア上でパブメドの論文抄録をやり取りし合う事態につながるかもしれません。時には(おそらく頻繁に)その論文を読みもしないで。しかし同じように、自分の偏見に合わなければ、問題点を見つけるために徹底的に探すでしょう。 答えはしばしば望んでいるほど広範ではない もしかすると臨床医は、EBPが現時点で提供できること以上のことを望んでいるのかもしれません。例えば、本当に大きな疑問に対して、1つの論文で完璧な答えを欲しがるようなものです。よくある例としては、“エクササイズは手技療法よりも効果があるのか”という問題があります。この質問は、あまりにも範囲が広すぎるため、これまで一度も訊ねられたことがありません(私たちも欲しがっている答えかもしれませんが)。どのような状態に“働きかける”のか、“効果”をどのように測定するのか、研究対象者、エクササイズや手技療法を行う方法などを定義しなければなりません。

高齢化人口のサポート
世界中の複数の国で高齢化が進んでいます。 アメリカにおける65歳以上の人口は、2040年までに倍増すると予測されており、8,000万人に到達します。これが意味することは、2030年までにアメリカ人の5人に1人は65歳以上になると予測されます。 日本では、2021年後半に65歳以上の人口が過去最高の3,6 40万人に到達しました。そして、2040年までに3人に1人の日本人が65歳以上になると予測されます。 なぜこのことが重要なのか考えてみましょう。 我々が歳を取り続けるにつれて、通常、高齢化人口は、ヘルスケア、長期介護、そして高齢者を支援するサービスのニーズを高めます。65歳以上の人々は、その多くが心臓疾患、関節炎、高血圧、糖尿病、そして他の慢性疾患があるため、子どもや若い頃とは異なったヘルスケアの必要性があることが研究で示されています。実際、アメリカの国勢調査局による研究によると、65歳以上の90%以上の成人は、1つ以上の慢性疾患を患っており、特別な治療と医療ケアが必要であると推定されており、他の世代とは異なっています。 高齢者はできる限り長く自宅で独立して過ごしたいと考えている方が多いので、ヘルスケアへのアクセスや健康維持の方法というものは、特に高齢者にとって重要になります。 興味深いことに、昨日、私は故郷を発展させるための会議に出席し、AARPから「高齢化社会に対応した住みよいコミュニティ」の構築方法に関するプレゼンテーションと、活気に満ちた健康なコミュニティの構築方法に関する基調講演を聴講しました。 高齢化するコミュニティに関するこれらプレゼンテーションや記事の全てにおいて共通するものは何だと思いますか? 人々が自立し、健康で、幸せを維持するために動き続けることが必要だということです。 私が参加したイベントは、フィットネス関連のものではありませんでした。ノースカロライナ州全域の町役場職員がダウンタウンのコミュニティをより良くするためのイベントであり、町役場職員やリーダーに、歩きやすい屋外スペースを作ることを優先することで、高齢者が生活しやすいコミュニティ作りを奨励する内容のプレゼンテーションを数多く目にし、本当に素晴らしいと思いました。 それ以外に素晴らしかったことは、人々が健康の基本に興味を持ち、外に出てたくさん動く必要があることを現在よりよく理解しているのが明確になったことです。 では、健康で自立し続けたいと願う高齢化人口に、あなたの地域やビジネスで何かできることはないでしょうか?あなたは彼らをしっかり助けるためのツールを持っているのです。 ノースカロライナの我々のジムで行っているいくつかのことをここに挙げます: 私達は、シニアに特化したプログラムを用意しています。45分間の少人数制シニアプログラムはとても好調で、シニアたちは素晴らしい状態です。彼らはプレスリセットをし、人間の核となる動きを練習し、コミュニティサポートを楽しみ、ハードワークしています。 私達は、歩くことを奨励しています。自分自身のためにできる最良の事の一つは歩くことです。ウォーキンググループを作る時にはいつでも、ウォーキングチャレンジを提供したり、あるいはウォーキングの効果を伝えたりします。人々にとってウォーキングがどれほど素晴らしいリセットとなるかを知ってもらうことが重要になるのです。 私達は、両親や近隣者に共有するためのリソースをメンバーに提供し、リセットボタンを押す方法を両親や家族に教えることを勧めています。 アメリカでは、ブーマー世代が実際にエクササイズを喜んで受け入れた最初の世代になり(一般的には楽しむというよりも必要だというマインドセットからですが)、信じられないくらいそのルーティーンに忠実です(一度始めると)。2018年のIHRSAのレポートでも、ウォーキングは彼らの身体活動の最良の選択肢になっています。 高齢化が進み、より多くの動きを必要とする社会に対して、どのように貢献できるかを考えて始めてほしいので、この情報を伝えたいと思いました。 ポストコロナの世界では多くのフィットネス、ウェルネスの専門家が新しい参加者たちに新鮮なリセットを簡単に取り入れてもらえる状態にあるので、このことを考慮してほしいと願っています!