マイクロラーニング
隙間時間に少しずつビデオや記事で学べるマイクロラーニング。クイズに答えてポイントとコインを獲得すれば理解も深まります。

アスリートを爆発的にするエクササイズ
爆発的な力の発揮に何が必要なのかを、動きを通してアスリートが理解することを助けるシンプルなドリルとは?アスリートが爆発的に力を発揮するための、簡単で効果的なドリルをSAQのエキスパートであるリー・タフトがご紹介します。

固有受容器:筋紡錘(ギャリー・グレイ)
3DMAPSの6つのチェーンリアクションの動きには、66の関節の動きが含まれています。これらの動きとパフォーマンスシステムを活用することで目指していることとは何なのか?ギャリー・グレイ博士が熱く語ります。

パフォーマンスのための理学療法:なぜ私たちの職業は進歩する必要があるのか
理学療法は、けがのリハビリに始まり、けがの予防、さらにはパフォーマンスの向上に及ぶまで広範囲に広げることができます。人々が自身の身体を最大限に活用できるように本当の意味で手助けするには、私たちはそれら三つ全てに焦点を当てる必要があります。 しかし、私たちの多くはそうはせず、そしてもしあなたがその一人であるなら、かなりチャンスを逃していると思います。 これがなぜ起こるのかは確かではありませんが、もし推測するのであれば、私達を躊躇させる2つの主な考えがあるのではないかと思います。 大多数の理学療法の専門家は、けがのリハビリに集中しており、これには私たちの大学のカリキュラムや職場の環境をも含んでいますが、これによって、人々が自身の機能とパフォーマンスを最大限にさせることを手助けするという私たちのポテンシャルを実に制限しています。 私たちはほとんどの時間を「パフォーマンス」ではなく「機能」に注目することに費やしています。 おそらくこれはただの専門用語かもしれませんが、私が学校に通っていた時とキャリアの序盤において「機能」は人々の日々の生活における活動のことであり、そして「パフォーマンス」はスポーツのことでした。そうではありませんでしたか?少なくともそれが私の認識でした。 私はこの定義に、これ以上ないくらい同意できませんでした。私が今どのようにこれらを定義するかを次に書きます: 機能とは活動です。もちろん、これはお風呂に入ったり服を着たりといったことを含むこともできますが、ランニングやジャンプ、投げる、そしてスポーツをすることも一般的には機能であると言えます。 パフォーマンスとはそのような機能をいかにうまく行えるかということです。 パフォーマンスとはアスリートだけが行うものではありません。私たちは皆、私たちが自身の身体を使って行いたいあらゆる機能を実行しなければなりません。これはおそらく、理解しなければならない最も重要なコンセプトであり、そして私のチャンピオンパフォーマンススペシャリストのコースを受講し終わった人たちが最も役に立ったと言った主なことの一つです。 パフォーマンスのための理学療法へ移行する必要性 多くの理学療法士にとって最も一般的なパフォーマンスのスペクトルの視点と、私が推測するものを次に挙げます。どこかの時点で、自分自身のベースラインを定めたでしょう。多くの人はそのベースラインを元に、パフォーマンスを復元または向上させることのどちらかに集中します。 私たちは傍観して、誰かがけがをするのを待ち、それから彼らがベースラインへ復元するのを手助けするのです。 ところで、そもそも、彼らのベースラインがけがをした理由の一部であったらどうしますか? もし、彼らの機能をベースラインに戻すことにだけ集中したのであれば、彼らのパフォーマンスを最適化し、そして向上させるための機会を完全に逃しています。 これが、非常に多くの人がけがの再発や慢性的な痛み、そして手術の失敗が起こる理由の一つだと考えずにはいられません。人々をベースラインに戻すことは十分ではなく、彼らのキャパシティを増加させ、ベースラインを向上させなくてはならないのです。 すでに周知のように、筋力不足やモビリティの問題、そしてアンバランスさなど、多くのことがけがを起こしやすくします。 ソーシャルメディア上で、非常に多くの理学療法の方法が事実的に非効果的か一時的のどちらか、またはその両方であるという批判が最近増加しています。まさにその通りでしょう。 しかし、もしかしたら、理学療法の方法が問題なのではなく、全体の計画なのではないでしょうか?もしかしたら、私たちはただ機能を復元することだけに集中しすぎていて、パフォーマンスを最適化し向上させることには十分でないのではないでしょうか? もし、頭上への肩の可動域の制限があり、ジムでオーバーヘッドプレスを行うたびに肩に痛みがあるのであれば、その痛みは理学療法で大きく軽減できるでしょう。しかし、オーバーヘッドプレスを再び行えば痛みが戻ってくる可能性が高いとは思いませんか?痛みを軽減し、以前のベースライン(適切ではない)に戻しましたが、彼らのモビリティを最適化してはいません。 彼らの長期的な見通しはあまり良くないですよね? パフォーマンスのための理学療法の目的 パフォーマンスのための理学療法の目的は、機能を取り戻すだけでなく、身体のキャパシティを増加させることです。 単に以前のベースラインへ戻すだけでは充分ではありません。私の見解では、それは「これまでの」理学療法です。パフォーマンスのための理学療法は機能を取り戻すだけではなく、さらにパフォーマンスを最適化し向上させようとします。私にとって、それが重要な違いなのです。 もしパフォーマンスの最適化をスペクトルに加えるのであれば、このようになるでしょう: しかし、これだけでは十分ではないと思いますし、もっと良くすることができると思います。 もし、パフォーマンスを取り戻す、または向上させようとしているのであれば、パフォーマンスを最適化しようともするべきです。現実的に、この二つのコンセプトには重複する部分があります。 これは、二つの方法で私たちの焦点を変化させます。 これらのコンセプトは全て重複することを示しています。私たちはパフォーマンスを取り戻して最適化でき、そしてパフォーマンスを最適化して向上することができます。それらを個別の要素と考えるのは、理想的ではありません。 私たちの思考プロセスを後ろ向きから前向きな視点へと変化させます。終着点が単にベースラインへと戻すだけではなく、最適化することでもあり、うまくいけば彼らのパフォーマンスを向上させルことであると理解していれば、けがのリハビリのプロセスについてのあなたの全体的な見解を初日から変化させます。 私たちの職業にはパフォーマンスのための理学療法が必要である 良いニュースがあります。 理学療法士は診断とけがの治療にとても優れています。理学療法士のけがの評価と治療を可能にする評価と診断のスキルは、その人の機能とパフォーマンスのレベルを評価することにも容易に応用することができます。 考えてみてください、けがをしている人と健康でパフォーマンスを向上させたい人とを評価することの違いは何でしょうか? スペシャルテストです。それがおそらく答えでしょう、違いますか? スペシャルテストは特定のけがの診断を容易にするように作られています。もし、このスペシャルテスト、または一連のテスト、が陽性であれば、そのけがをしているのかもしれません。 しかし、スペシャルテスト以外のもの全ては、その人の機能のレベルを本質的に評価します、違いますか?筋力、モビリティ、バランス、動作。これらは、ある人の完璧なパフォーマンス療法とトレーニングプログラムを作るために評価できる全ての項目です。その後、私たちはこれらの特性の一つ一つを最適化し向上させるために取り組むことができるのです。 あなたはどのようにこれら全てを組み合わせますか?けがを治療して身体を最適化するのです。 それには、あなたの考え方を変化させるだけで良いのです。

スコーピオンフロッグロール
フロッグロールというローリングパターンを練習したことがある方には馴染みがある伏臥位からのローリングパターンに、スコーピオン=サソリのようなリーチをプラスしたローリングで、股関節の前側を気持ちよく伸長してみてください。

何もしないと決める前にもう一度考える必要性
急性:慢性トレーニング負荷の割合の持つ真の意味を理解するために、そしてアスリートに対してのトレーニングプログラムに関する変更を決断する場合、単に急性:慢性トレーニング負荷の計測データのみでなく、考慮する必要があることとは何なのでしょうか?

TRX ヨガ:フロー
TRXサスペンショントレーナーを使用する全く新しいタイプのヨガのプログラムを開発したクリスタル・セイが、TRXヨガのイントロと、2つのポーズをリンクしたフローの例をキューイングとともにご紹介します。サスペンショントレーナーを使うことで、コアが反射的に働き、全く新しいセンセーションを経験することが可能になります。
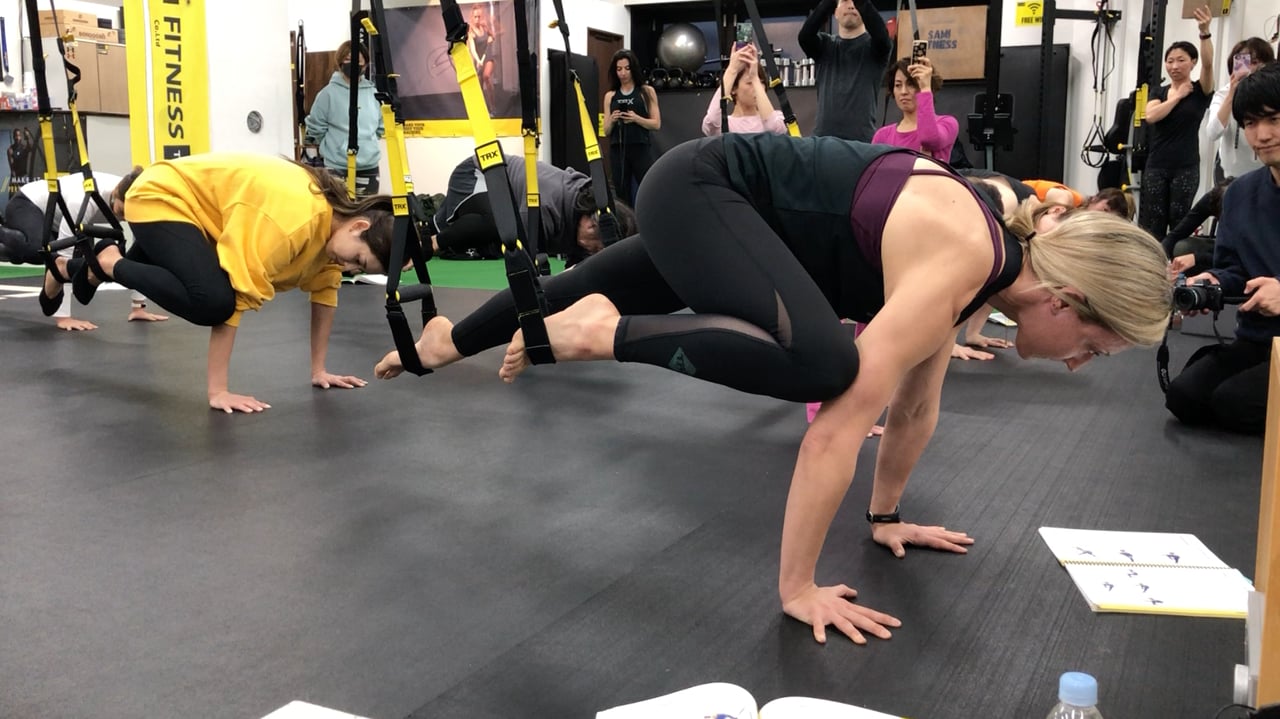
TRX ヨガ:フライングピジョンプログレッション
TRXヨガのプログラム開発者であるクリスタル・セイが、エカパーダ=フライングピジョンと呼ばれるポーズの3つのプログレッションを、段階ごとに丁寧に指導します。コアへのチャレンジとなるポーズを、より安全に実行するためのキューイングを確認しつつ、段階に沿ってチャレンジしてみてください。

20分間のケトルベルフロー
20-25分程度しか時間がないけれども全身を使った効果的なトレーニングをしたい!そんな時ありませんか?ケトルベル1つを使うだけで、様々な関節の動きとムーブメントパターンをカバーし、心拍数を上げてくれる効率的なケトルベルの動きの組み合わせをぜひお試しください。

サイドキックとゲットアップのキャリーオーバー
テコンドーのサイドキックのような、格闘技の動作における体幹の回旋パターンを解決するために、ゲットアップの動きの一部を活用したトレーニングを利用することができます。キャシー・ドゥーリーが提案するハーフウインドミルのドリルを試してみてください。

最悪の場合のシナリオに向けての準備
アスリートのリハビリから試合や競技への準備をする際、最終的にアスリートを準備させるべき状況とは、どのようなものなのでしょうか?ただ平均的なデマンドに向けの準備のみでは不足するとすれば、キャパシティーをどこまで構築していく必要があるのでしょう?

クロスオーバーステップを決して指導してはいけない
様々なスポーツのシーンにおいて、クロスオーバーステップが不自然で非効率であるのはなぜなのでしょうか?沢山のコーチたちが指導し続けているクロスオーバーステップを、決して指導してはいけない!というリー・タフトが、その理由をバイオメカニクスをベースに解説します。

Kaori's Update #45 - どこでも実践可能なゲットアップ
様々な動きの要素が含まれたゲットアップのムーブメントパターンには、数々のメリットが含まれています。外出を控えて自宅にこもりがちな日々が続いてしまいそうな今日この頃、限られた場所でも効果的に実行できるゲットアップ、是非試してみてください!